Историк медицины Елена Бергер объясняет, почему человечество не смогло избавиться от кори, как «детская болезнь» уничтожала целые селения и государства и зачем дети Николая II побрились налысо.
Мало, кто знает, что корь стала едва ли не главной причиной гибели Российской империи. Редкая болезнь может похвастаться таким трофеем. Конечно, Российскую империю подтачивало многое: и изнуряющая война с Германией и Австро-Венгрией, и паралич власти, и ненависть самых высших кругов, августейшей семьи и аристократии, к царскому фавориту Распутину, и ворох нерешенных социальных и национальных проблем. Но, как часто бывает в истории, простая случайность иногда важнее тысячи самых веских причин.
21 февраля 1917 г. в Петрограде начались погромы пекарен и булочных с требованием "хлеба". Царь, полагая, что ничего страшного не происходит, уезжает из Петрограда в свою ставку в Могилеве. Столицу между тем накрывает волна массовых протестов и стачек под антивоенными и антимонархическими лозунгами. Некоторые казацкие части и воинские подразделения отказываются разгонять протестующих, а 27 февраля восстают части Петроградского гарнизона. Государственная Дума формирует первое временное правительство. Все эти события пока еще не имеют фатального характера. Император находится на фронте во главе многомиллионной армии, на огромных просторах империи все спокойно. Нет сомнения, что этот кризис удалось бы преодолеть, отправив в Петроград верные престолу полки. Но, беда, семья Николая II находится в Царском селе и не может его покинуть, несмотря на близость восставшего Петрограда. Причина - корь. Сначала корью заболел наследник, царевич Алексей. Он заразился от маленького кадета, с которым играл. Потом слегли его сестры.
Фрейлина императрицы Анна Вырубова, также заболевшая корью, писала: «Пришло от Родзянки1
Императрица и больные дети стали заложниками восстания. Если бы они смогли покинуть Царское село и переехать, скажем, в спокойную Москву, история 20 века была бы совершенно другой. Но случилось то, что случилось. Царь, который всегда ценил семью больше короны, поспешил из Ставки в Царское село, фактически в руки восставших. Без войск и даже достаточной охраны. До Петрограда он так и не доехал. Бастующие железнодоржники отказались пропустить царский поезд. Изнуренный страхом за семью император подписал отречение, после чего ему, наконец, позволили двигаться дальше. Императорскую семью в итоге погубила не корь, а пули и штыки большевиков, но, как знать, что ждало и семью, и империю в будущем, не подхвати царевич коварную заразу в феврале 1917 года.
Корь — заболевание из книг?
Корь всегда считалась одной из самых неопасных из всего перечня «детских инфекций». Причем чаще всего мы знаем о ней только из книг или из воспоминаний наших бабушек и дедушек. Создается впечатление, что сейчас кори и не встретишь. Но это далеко не так: в 2019 г. в мире случилась самая массовая вспышка кори за последние несколько десятилетий.
Корь считается одним из самых заразных инфекционных заболеваний. Каждый больной заражает 9 из 10 человек, с которыми он вступал в контакт; раньше трудно было найти ребёнка, который не переболел бы корью. Она опасна и сама по себе (согласно статистике, в 2019 г. от нее скончалось более 200 тыс. человек!), и по своим последствиям. Корь может дать тяжелые осложнения на глаза, вплоть до слепоты, инфекции уха, тяжелую диарею и даже энцефалит. Сейчас корь является одной из ведущих причин детской смертности в развивающихся странах.
Но неужели человечество до сих пор не нашло средств борьбы с этой болезнью? И почему в конце 20 в. корь считалась если не окончательно побежденной, то усмиренной настолько, что ее не воспринимали чересчур серьезно, а в начале 21 в. эта опасность снова вернулась?
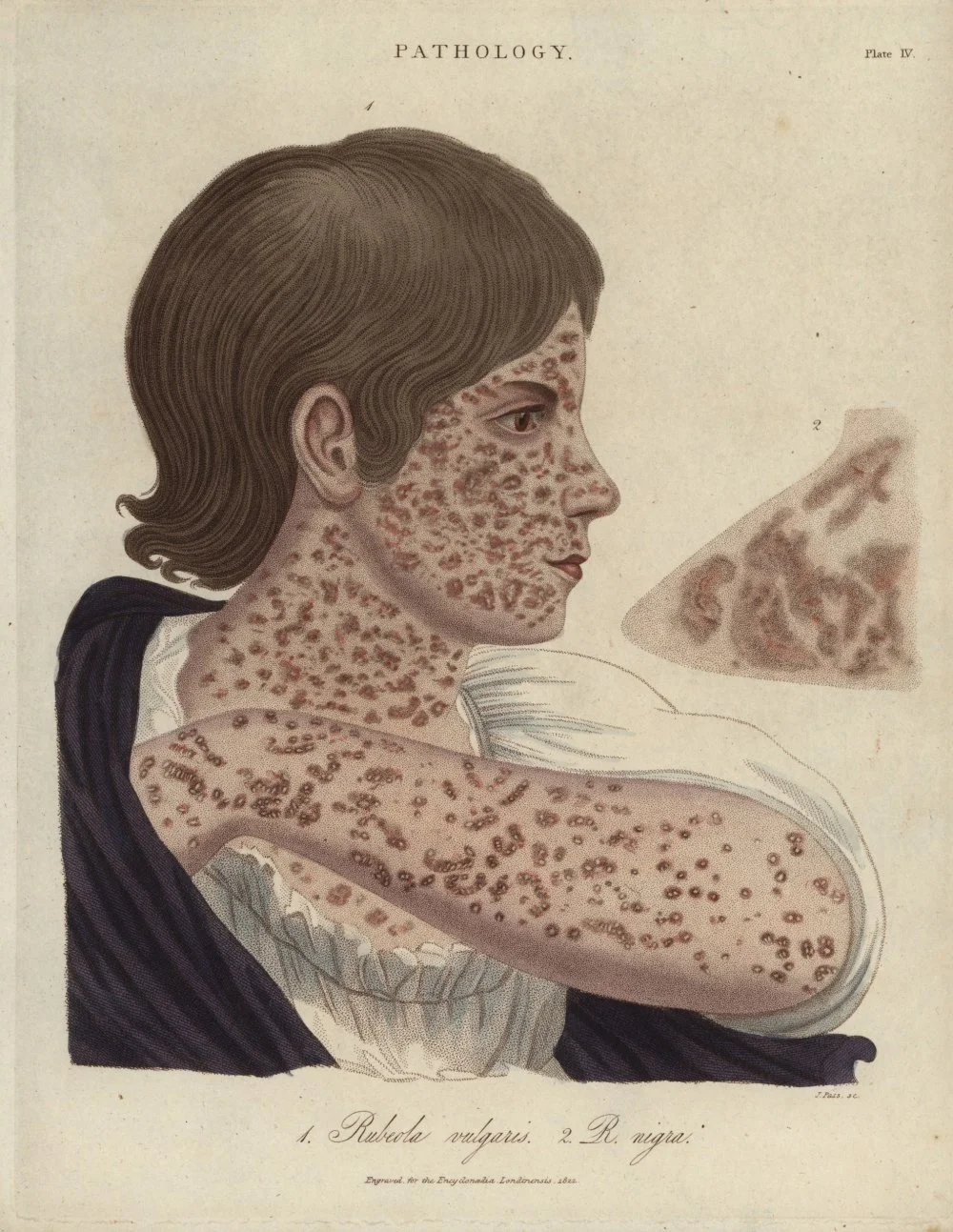
Корь из «Лондонской энциклопедии». 1822 год/Getty Images
Первые свидетельства о кори
Корь появилась в человеческом сообществе по крайней мере в 6 в. до н.э. К таким выводам пришли археологи и палеогенетики. Вероятно, определяющим фактором распространения этой болезни стало появление больших городов. Массовое скопление людей способствовало непрерывной передаче инфекции.
Человечеству известно множество инфекционных заболеваний, часто похожих друг на друга. Основные симптомы кори — высокая температура, кашель, насморк и сыпь, но такая клиническая картина характерна и для многих других заболеваний. Таким образом, первая задача, стоящая перед медиками: чтобы бороться с болезнью, ее надо «узнать в лицо».
Первым описанием кори считается «Трактат об оспе и кори» персидского врача Абу́ Бакра Муха́ммада ибн Закария́ ар-Рази́ (865–925). Он прославился далеко за пределами своей родины. В странах Европы труды Разеса — так выглядит латинизированная форма его имени — переводились и изучались в университетах. Ар-Рази считал корь разновидностью оспы, впрочем, имеющей ряд важных отличий:
«Появлению оспин предшествует постоянная лихорадка, боль в спине, зуд носа и тревожный сон. Далее следует колотье во всем теле больного, отечное состояние лица, сменяющееся быстро нормальным его видом, лихорадочный румянец, сильная краснота обеих щек. Далее — покраснение глаз, чувство тяжести всего тела, сильное беспокойство, обнаруживающееся в непроизвольной зевоте, боли в горле и груди с небольшим стеснением дыхания и кашлем, сухость во рту, густота слюны, хриплый голос, головная боль, тяжесть в голове, беспокойство, апатия, тошнота, грустное настроение духа (беспокойство, тошнота и грустное настроение духа преобладают скорее при кори, нежели при оспе; боли в спине характеризуют скорее оспу, чем корь), жар всего тела и лихорадочная его краснота, блеск и покраснение глаз и сильная краснота десен».

Ар-Рази. Трактат об оспе и кори/из открытого доступа
Трактат Ар-Рази — лишь самое начало многовекового пути изучения кори и борьбы с ней. Мы видим, что его дефиниции еще очень неточны: тошнота характерна скорее для кори, боль в спине — скорее для оспы, но весьма вероятно, что и для кори тоже. Это лишь первая попытка идентифицировать распространенное заболевание и отличить его от других. Ар-Рази не только описал клиническую картину обоих заболеваний, но и дал рекомендации по их лечению. Он утверждал, что для больного необходим постельный режим, купание в холодной воде, но ни в коем случае не в парных банях, кровопускание, диета: следует избегать сладостей, особенно фиников и меда, но полезными будут овощи и лимонный сок.
Эти предписания оказались малоэффективными. Врачи продолжали «гоняться за тенью», используя симптоматическое лечение. Было ясно одно: корь — заразное заболевание, и главная задача медиков — по возможности изолировать заболевших, чтобы предотвратить дальнейшее заражение. Понятно, что такая изоляция часто оказывалась невозможной, особенно в городской среде и особенно в бедных, многодетных семьях. Впрочем, в доиндустриальных обществах к высокой детской смертности зачастую относились философски, к тому же она компенсировалась высокой рождаемостью.

Жюль Ренгад. Ребенок, больной корью. Париж. 1890 год/Getty Images
Как колонизаторы принесли корь в Новый Свет
В 1670 г. большая эпидемия кори охватила Лондон. В эти годы знаменитый английский врач Томас Сиденгам (1624–1689) работал над трактатом «Медицинские наблюдения касательно течения и лечения острых болезней», в котором содержались наблюдения за эпидемиями в Лондоне с 1661 по 1675 гг. Сиденгам подробно описал клиническую картину кори, указав на различия между ней и скарлатиной. Болезнь начинается с общего недомогания и лихорадки, затем у больного появляется папулезная сыпь, которая начинается за ушами, потом спускается вниз на шею и грудь, и наконец покрывает все тело. Сыпь сохраняется несколько дней, затем постепенно бледнеет и исчезает. Сиденгам подчеркивал, что и корью, и скарлатиной чаще всего болеют дети младше пятилетнего возраста. Эти две болезни наряду с дифтеритом оставались главным фактором детской смертности. Но она опасна и для взрослых, чему есть по меньшей мере две причины.
Во-первых, во взрослом возрасте корь протекает значительно тяжелее и чаще приводит к осложнениям и смертельным исходам. Во-вторых, она оказалась чрезвычайно опасна для географически изолированных сообществ, в которых появилась впервые или после длительного перерыва. Такие сообщества оказывались буквально выкошены эпидемией. Историкам известно, что эпоха Великих географических открытий2

В 1846 г. житель одного из Фарерских островов заразился корью от знакомого датчанина. До этого на острове больше 50 лет не было зафиксировано ни одного заболевания корью. Эпидемия разгорелась стремительно. На острове жило около 8 тысяч человек, из которых 6 тысяч заболело корью. При этом болели не только дети, но и взрослые. Смертность оказалась относительно небольшой, но для врачей стала загадкой огромная скорость распространения заболевания. На архипелаг прибыл датский врач Петер Людвиг Панум, создавший важное эпидемиологическое исследование «Наблюдения, сделанные во время эпидемии кори на Фарерских островах в 1846 году». Он пришел к выводу, что причиной распространения кори стала хозяйственная деятельность. Жители острова занимались рыбной ловлей. Это коллективное действие: рыбаки выходят в море по нескольку человек, а рыбацкое судно — небольшое, тесное пространство, в котором один человек легко может заразить остальных. Коварство кори заключается еще и в том, что симптомы проявляются лишь через несколько суток после заражения: человек может быть болен, но не знает об этом и продолжает общаться с окружающими. После того как большая часть населения переболела корью, на острове образовался коллективный иммунитет, и вспышки этой болезни долго не повторялись.

Старр Вуд. Рисунок изображает диалог матери больных корью детей и городского инспектора. Мать уверяет, что отделяет больных детей от здоровых. 1915 год/Iconographic Collections
Во второй половине 19 в. мир узнал о трагедии островов Фиджи. Как и на Фарерских островах, эпидемия началась с одного завозного случая. Правитель Фиджи Такомбау принял решение передать страну под протекторат Британской империи и нанес официальный визит в британскую резиденцию в Сидней (Австралия). В Сиднее в тот момент была вспышка кори, на что власти не обратили должного внимания. Дипломатический протокол требовал от правителя и его приближенных участия в массовых мероприятиях. В результате заболел корью сын Такомбау. При появлении первых симптомов корабельный врач попытался его изолировать, но, как мы помним, человек становится заразным еще до появления лихорадки и сыпи. Когда судно вернулось на Фиджи, капитан не поднял карантинный флаг, как того требовали правила. Полицейский гарнизон организовал, как и было положено, торжественную встречу королевской семьи. В результате корью заболела вся полиция острова (147 человек). Через 4 месяца весь архипелаг был охвачен пандемией. Погибали целые селения, за больными было некому ухаживать. Судья, проживавший на острове Лау, писал:
«Болезнь унесла целые семьи, и если бы не беспрестанный бой барабанов, возвещавший о смерти, можно было бы подумать, что на острове никого нет»
Поскольку пандемия совпала по времени с установлением британского протектората, жители острова заподозрили англичан в колдовстве и отказывались лечиться у британских врачей. Страдая от высокой температуры, больные окунались в холодные ручьи, что приводило к пневмонии, и пили некипяченую воду, результатом чего становились кишечные инфекции. Заболело почти все население острова, четверть из них скончались.
Как детей с корью изолировали и «заставляли» болеть
В 19 и первой половине 20 в. никакого прорыва в борьбе с корью не произошло: как дети, так и взрослые во всех странах Старого Света продолжали болеть корью, скарлатиной, дифтерией, другими инфекциями. Врачи продолжали исследовать и уточнять клиническую картину кори. Американский педиатр Генри Коплик в 1896 г. написал, что для кори характерны ярко-красные пятна во рту с белыми или голубовато-белыми центрами, напоминающими песчинки. Теперь эти пятна являются важным диагностическим признаком, их узнает любой педиатр (так называемые «пятна Коплика»). Еще одним не слишком частым, но характерным последствием кори было выпадение волос. Это коснулось, например, уже упомянутых детей Николая II. Волосы выпадали настолько сильно, что их пришлось совсем остричь.
Основатель российской педиатрии профессор Нил Федорович Филатов (1847–1902) подчеркивал, что корь нельзя считать легким заболеванием, которое чаще всего проходит без последствий:
«Осложнения со стороны легких встречаются тем чаще и тем они опаснее, чем моложе ребенок, и потому до двух лет корь можно считать за очень серьезную болезнь»
Корь часто сопровождается светобоязнью, поэтому педиатрические руководства 19 века рекомендовали содержать больных в комнатах с опущенными ставнями или шторами. Считалось, что свет вреден для заболевших детей и ухудшает их состояние. Остальное лечение носило симптоматический характер, главным действием при вспышке кори оставался перевод больных на постельный режим и строгая изоляция:
«Предохранительное лечение может состоять в отделении заболевшего от здоровых, но мера эта редко ведет к цели, так как корь может начать заражать раньше, чем может быть узнана. Для ограничения эпидемии необходимо запрещать братьям и сестрам больного посещать школу»
Но и сам Н.Ф. Филатов не мог не понимать, что при кори профилактические меры всегда опаздывают: заболевший ребенок еще несколько дней чувствует себя хорошо. В некоторых случаях здоровых детей пытались увезти к родственникам или знакомым, но это помогало не всегда, а часто и способствовало распространению заболевания. Кроме того, меры по изоляции больных детей принимались далеко не всеми. В многодетных крестьянских семьях часто не было такой возможности. В деревнях иногда, если приходила корь, матери намеренно держали всех детей вместе, укладывали в одну постель, чтобы все переболели сразу. Это сокращало общее время болезни.

После кори у царевен начали выпадать волосы. Поэтому пришлось остричься налысо. 1917 год/Romanov Family Album by Pierre Gilliard
Во второй половине 19 века во многих странах уже были специальные детские больницы, и помещали туда большей частью детей с инфекционными заболеваниями. Главной целью таких больниц было не столько лечение, сколько изоляция и предотвращение дальнейшего распространения болезней. В 1876 г. в Москве была открыта детская больница Святого Владимира, считавшаяся тогда образцовой. Спецификой этой больницы была павильонная система, позволявшая изолировать детей: главный корпус, корьевой, скарлатинный, для больных оспой, дифтеритный, сифилитический, амбулатория, тифозный барак.
Все же большей частью корью болели не в больнице, а дома.

Плакат пропагандирующий вакцинацию от оспы и кори. 1973 год/Getty Images
Как появилась вакцина от кори
К началу 20 века врачи мыслят уже иными категориями, нежели ар-Рази или Томас Сиденгам. Самой эффективной тактикой борьбы с инфекцией признана не изоляция, а вакцинация. Это доказано на примере натуральной оспы, которую удалось уничтожить на всей планете, бешенства, для которого вакцина и по сей день остается единственным возможным лечением. Медики всего мира ведут разработку вакцин, которые бы позволили предотвратить эпидемии. В частности — эпидемии кори. До того как в 60-х годах прошлого века начали массово прививать против кори, она убивала около 2,6 млн человек ежегодно.
Но чтобы эффективно бороться с корью, следовало найти возбудителя, который ее вызывает. Американские ученые Джон Андерсен и Джозеф Гольдбергер в 1911 году проводили опыты по экспериментальному заражению здоровых обезьян профильтрованной кровью больных людей и этим доказали вирусную природу возбудителя кори.
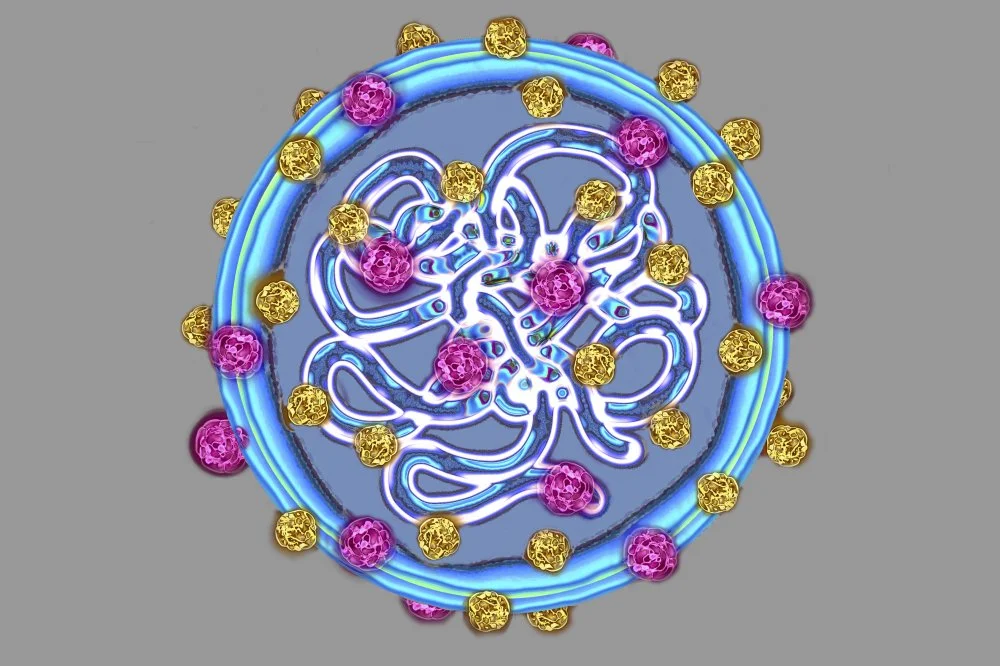
Приближенный вирус кори/BSIP/UIG Via Getty Images
Но опытов на животных оказалось недостаточно. Следующий шаг сделал микробиолог Джон Франклин Эндерс (1897–1985), лауреат Нобелевской премии за исследования вируса полиомиелита (1954). Совместно с Т.Уэллером он выделил вирус кори у 11-летнего мальчика, Дэвида Эдмонстона, и начал работу над вакциной от кори. Клинические испытания начались в 1960 г. Сообщалось, что их проводили на «1500 умственно отсталых детях Нью-Йорка и 4500 детях из Нигерии».
Разумеется, в настоящее время врачебная этика не допускает подобных экспериментов. Для проведения клинических испытаний требуется добровольное информированное согласие пациента или его законного представителя. Но в середине 20 века такие случаи бывали, вакцина была признана безопасной, и исследования продолжились. К сожалению, разработки Дж. Эндерса не привели к успеху: его вакцина оказалась малоэффективной и создавала иммунитет лишь на непродолжительное время. Более успешной оказалась вакцина, разработанная американским вирусологом Морисом Ральфом Хиллеманом в 1963 г. Он же создал трехвалентную вакцину MMR — корь, краснуха, паротит.
Работы над созданием коревой вакцины проводились и в Советском Союзе. В 1960-х гг. в ленинградском НИИ эпидемиологии и микробиологии имени Пастера группе ученых под руководством А.А. Смородинцева удалось создать штамм «Ленинград-16» и на его основе — вакцину против кори. На территории СССР новая вакцина вошла в календарь прививок с 1967 г. Это позволило снизить заболеваемость корью в 650 раз.
Когда прививка от кори стала общепринятой практикой, врачи столкнулись со странным феноменом. Там, где детей массово прививали коревой вакциной, детская смертность снижалась настолько, что это невозможно было объяснить одной только победой над корью. Сейчас ученые склоняются к версии, что корь сильно подавляет иммунитет, так что человек, переболевший корью, чаще заболевает другими инфекциями. В таком случае, защищая организм от кори с помощью прививки, мы тем самым помогаем иммунной системе сохранять бдительность в отношении других патогенов.

Мальчик получает прививку от кори. Кабул, Афганистан. 2002 год /Getty Images
Почему корь возвращается?
Ответ на этот вопрос очень прост. Родители стали массово отказываться вакцинировать своих детей. Какое-то время коллективный иммунитет еще держался: число привитых детей значительно превышало число непривитых. Но вакцинация действует по закону больших чисел, и чем меньше людей вакцинируется, тем больше возрастает риск заболевания.
Аргументы антипрививочников сводятся чаще всего к двум основным идеям: вред вакцин и религиозные запреты.
Действительно, в начале «эры вакцин» — в конце 18 и даже в 19 в. — прививки не были безопасными. Те, кто эти прививки делали, не имели понятия о дезинфекции, так что в результате прививки можно было заразиться другой болезнью.i
Что касается религиозных запретов на вакцинацию, то ни одна мировая религия не выступает против медицинской помощи. Поскольку все мировые религии появились существенно раньше, чем вакцины, ни в Торе, ни в Библии, ни в Коране запрета на вакцинацию нет. Один из принципов вакцинации состоит в том, чтобы защитить не только человека, получающего прививку, но и окружающих от возможного заражения, осложнений и смерти. Мусульманские паломники, приезжающие на хадж в Мекку, должны предоставить сертификат о вакцинации против менингококковой инфекции, дифтерии и ковида. Во время пандемии ковида римский папа Франциск получил вакцину против коронавируса. Русская православная церковь, подчеркивая, что Всевышний дал человеку свободу в принятии решения, тем не менее, осудила пропаганду антивакцинации.

Спина женщины с корью. "Диагностика оспы". 1908 год/Welcome Images
Многовековая история кори и борьбы с ней приводит к выводу о том, что не следует недооценивать опасность заболеваний, которые, казалось бы, уже побеждены. Они могут вернуться. Лучшие врачи мира боролись с детскими болезнями и достигли огромных успехов на этом пути. Сейчас у нас есть риск вернуться в исходную точку, когда инфекционные болезни станут вновь главным фактором детской смертности. Еще не поздно предотвратить это.
